Premier épisode
De l’espoir pour les personnes atteintes d’une maladie rare: de nouvelles approches thérapeutiques, en partie grâce à l’expérimentation animale
Le syndrome de Timothy est une maladie rare causée par une mutation génétique qui empêche certains canaux calciques cellulaires de se fermer correctement. Cela perturbe la communication entre les cellules nerveuses, les cellules du myocarde et d’autres types de cellules, entraînant des problèmes cardiaques, l’autisme et l’épilepsie. Mais de nouvelles approches de recherche permettent d’espérer un traitement efficace.
La recherche sur le syndrome de Timothy est aussi utile contre d’autres maladies neurologiques
La recherche sur cette maladie contribue non seulement au développement d’un traitement ciblé pour les personnes touchées, mais apporte aussi des connaissances utiles pour lutter contre d’autres maladies neurologiques. C’est ce que montrent les travaux de recherche de Sergiu P. Pașca et son équipe à l’Université de Stanford: au bout de 13 ans de recherche, ils ont développé une méthode qui permet, à l’aide d’organoïdes cérébraux, c’est-à-dire des structures cérébrales miniatures obtenues à partir de cellules souches humaines, de rétablir la fonction défectueuse des canaux calciques. De premiers succès se sont tout d’abord manifestés sur de simples cellules en laboratoire, puis sur des «mini-cerveaux» (organoïdes) complexes en laboratoire, puis chez l’animal après transplantation de ces organoïdes dans le cerveau de rats.
De la culture cellulaire à l’organoïde
Les travaux de recherche de Sergiu P. Pașca ont commencé en 2009 par des cultures de cellules nerveuses à partir de cellules cutanées de patients atteints du syndrome de Timothy. Cela lui permit de visualiser pour la première fois en laboratoire les anomalies cellulaires, mais uniquement dans des cultures sur une surface plane. Pour créer des modèles plus réalistes, son équipe a développé des organoïdes cérébraux en trois dimensions («mini-cerveaux») qui imitent des aspects du développement cérébral humain.
Premiers succès de la nouvelle forme de traitement
L’équipe a testé une nouvelle forme de traitement qui lui a permis d’annuler en partie la mutation génétique à l’origine du syndrome de Timothy. Cela fonctionnait dans des expériences sur les organoïdes: l’activité des canaux calciques se normalisait. Ces résultats montrent le potentiel de ce traitement pour les personnes touchées.
Pourquoi a-t-on eu besoin d’expériences sur des animaux?
Avant qu’un traitement puisse être autorisé pour l’être humain, il faut prouver qu’il est sûr et efficace. Pour cela, il est actuellement encore indispensable de faire des tests dans des organismes vivants. C’est pourquoi les scientifiques ont transplanté les organoïdes humains à des rats nouveau-nés avant de leur administrer le nouveau traitement. Les résultats furent prometteurs: les mêmes effets positifs se manifestèrent que sur les organoïdes. Les expériences sur animaux avaient deux objectifs principaux: premièrement, observer le comportement des cellules cérébrales humaines dans un cerveau vivant et deuxièmement, savoir si le traitement agit également dans un organisme complexe et est bien toléré.
Ces travaux de recherche combinent des méthodes de substitution modernes avec les expériences sur animaux requises pour développer un nouveau traitement du syndrome de Timothy et d’autres maladies similaires tout en réduisant l’emploi de l’expérimentation animale au strict minimum nécessaire.
Informations complémentaires:
- À propos de cette maladie rare: «Timothy syndrome»
- À propos des travaux de recherche de Sergiu Pasca
- Article scientifique dans Nature Communications

Schéma: de la culture de cellules souches à la transplantation de l’organoïde dans un organisme vivant
Dans la recherche biomédicale, l’expérimentation animale est souvent indispensable pour évaluer la sécurité et l’efficacité de nouveaux traitements. Elle permet d’observer les interactions complexes au sein d’un organisme vivant que les méthodes de substitution ne suffisent pas à reproduire. La recherche développe de plus en plus de méthodes de substitution comme les organoïdes pour réduire progressivement l’emploi d’animaux.
Deuxième épisode
Progrès dans le traitement du diabète
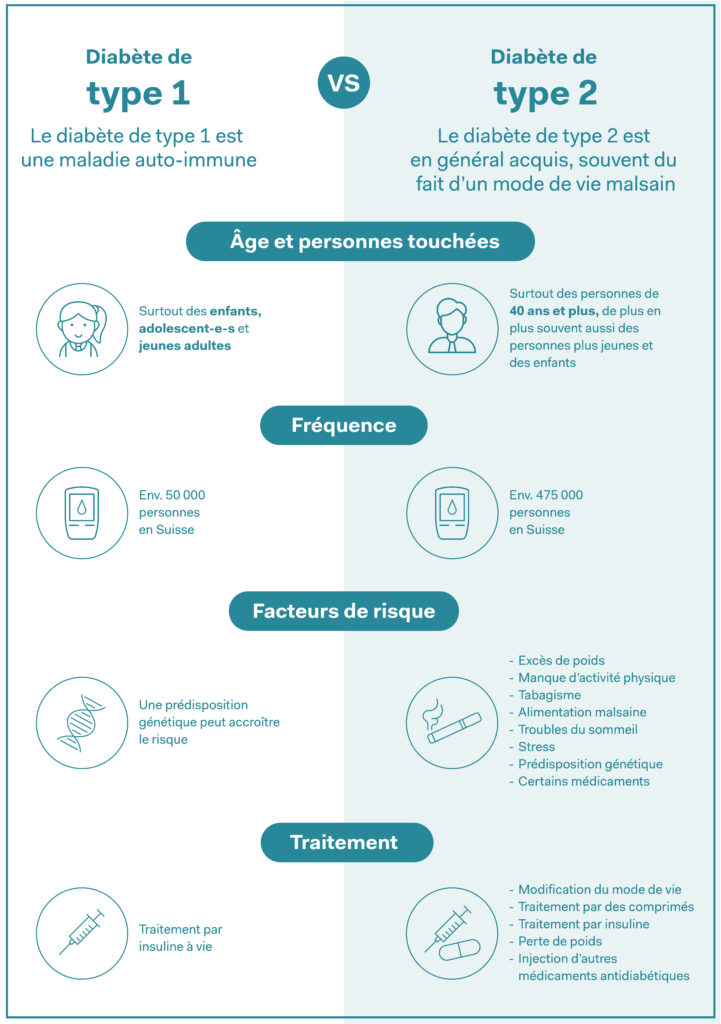
Le diabète de type 1 est une maladie auto-immune: le système immunitaire se retourne contre l’organisme, ce qui empêche la production d’insuline, l’hormone qui régule le glucose dans le sang. Les personnes touchées doivent prendre de l’insuline synthétique pour rester en bonne santé. Comme le diabète de type 1 se déclare surtout dans l’enfance et l’adolescence, les besoins en médicaments faciles à prendre sont grands.
Insuline par voie orale
Actuellement, l’insuline est essentiellement administrée par injections, plus rarement sous forme à inhaler. Il n’a pas encore été possible de fabriquer de l’insuline sous forme de comprimés, car l’insuline est détruite dans le système digestif avant de pouvoir déployer son effet. À l’université de Sydney en Australie, une équipe de recherche a développé une forme d’insuline d’un nouveau genre : elle se compose d’infimes particules appelées nanoparticules. Celles-ci protègent l’insuline de l’acide gastrique que produit l’estomac et qui la détruirait, de sorte que l’insuline peut atteindre l’intestin et passer ensuite dans l’organisme.
Source: AOK, diabetesuisse.ch, notre résumé
Des méthodes de substitution jouent un rôle important dans le développement
Cette nouvelle forme d’administration par voie orale a été testée, tant par des méthodes de substitution que dans des expériences sur animaux. Aux phases précoces de la recherche, les scientifiques ont utilisé des modèles in vitro, en particulier des tissus d’intestins humains, pour tester la capacité d’absorption des nanoparticules. Ces tests ont montré une amélioration significative de l’absorption de l’insuline par rapport aux insulines classiques. En complément, des organismes modèles de substitution comme le nématode Caenorhabditis elegans ont été utilisés pour étudier de plus près les effets. Cependant, pour évaluer en détail l’efficacité de la nouvelle forme d’insuline, il a fallu faire
d’autres expériences sur des animaux. L’équipe de recherche a effectué des expériences sur la souris et le singe pour examiner l’effet de baisse de la glycémie, le risque d’hypoglycémie et d’autres effets secondaires éventuels. Bilan: la glycémie des animaux a diminué comme souhaité et il n’y a pas eu d’effets secondaires néfastes. Ceci est un progrès considérable, car jusqu’à présent, on considérait comme quasiment impossible d’assurer l’efficacité de l’insuline sous forme de comprimés. Si cette efficacité se confirme dans d’autres études et chez l’être humain, des millions de personnes atteintes de diabète dans le monde entier pourraient un jour se passer des injections d’insuline qui ne sont pas sans poser des problèmes.
Un médicament qui empêche le diabète?
À la Johns Hopkins University de Baltimore (États-Unis), une équipe de recherche travaille sur une autre approche contre le diabète: il s’agit d’un médicament qui combat directement la cause du diabète de type 1. Les scientifiques ont développé ce que l’on appelle un anticorps monoclonal, une substance active qui reconnaît et influence de manière ciblée certaines cellules de l’organisme. Dans ce cas, l’anticorps se lie aux cellules bêta du pancréas, c’est-à-dire celles qui produisent l’insuline mais, dans le diabète de type 1, sont détruites par le système immunitaire. Ce nouveau médicament protège les cellules bêta de cette attaque. Là aussi, pour des raisons de sécurité, il n’a pas été possible de se passer d’expériences sur animaux pour tester l’efficacité du traitement. Elles ont eu lieu chez la souris, à haut risque de diabète de type 1. Or, il est apparu que les souris qui avaient reçu le médicament ne développaient pas la maladie et vivaient même plus vieilles que les animaux non traités.
Les tests sur l’animal, actuellement encore indispensables, nourrissent l’espoir de pouvoir un jour, grâce à cette substance, guérir le diabète, voire l’empêcher de se déclarer. Mais le développement du médicament n’est pas encore suffisant pour pouvoir le tester chez l’être humain. L’équipe de recherche travaille actuellement à une version «humanisée» de l’anticorps, c’est-à-dire une substance active spécialement conçue pour l’organisme humain.
Pourquoi les méthodes de substitution ne peuvent-elles pas (encore) remplacer entièrement l’expérimentation animale?
Les deux études montrent qu’en plus des méthodes de substitution, les expériences sur animaux restent à ce jour indispensables aux progrès médicaux. Elles aident à tester la sécurité et l’efficacité de nouveaux traitements avant de pouvoir les employer dans le système biologique complexe de l’être humain. Dans les deux cas, que ce soit le comprimé d’insuline ou l’anticorps, l’expérimentation animale a permis de recueillir des informations importantes qui ouvrent la voie à de nouvelles formes de traitement du diabète.
Informations complémentaires
- Nanotech opens door to future of insulin medication. The University of Sidney, 2 May 2024.
- Oral nanotherapeutic formulation of insulin with reduced episodes of hypoglycaemia, Nature, 02 January 2024.
- Experimental Type 1 Diabetes Drug Shelters Pancreas Cells from Immune System Attack, John Hopkins Medicine, 04/29/2024.
- Cell-Surface ZnT8 Antibody Prevents and Reverses Autoimmune Diabetes in Mice, Diabetes Volume 73, Issue 5, May 2024.
Dans la recherche biomédicale, l’expérimentation animale est souvent indispensable pour évaluer la sécurité et l’efficacité de nouveaux traitements. Elle permet d’observer les interactions complexes au sein d’un organisme vivant que les méthodes de substitution ne suffisent pas à reproduire. La recherche développe de plus en plus de méthodes de substitution comme les organoïdes pour réduire progressivement l’emploi d’animaux.
Troisième épisode
Découverte d’un nouvel antibiotique contre l’antibiorésistance
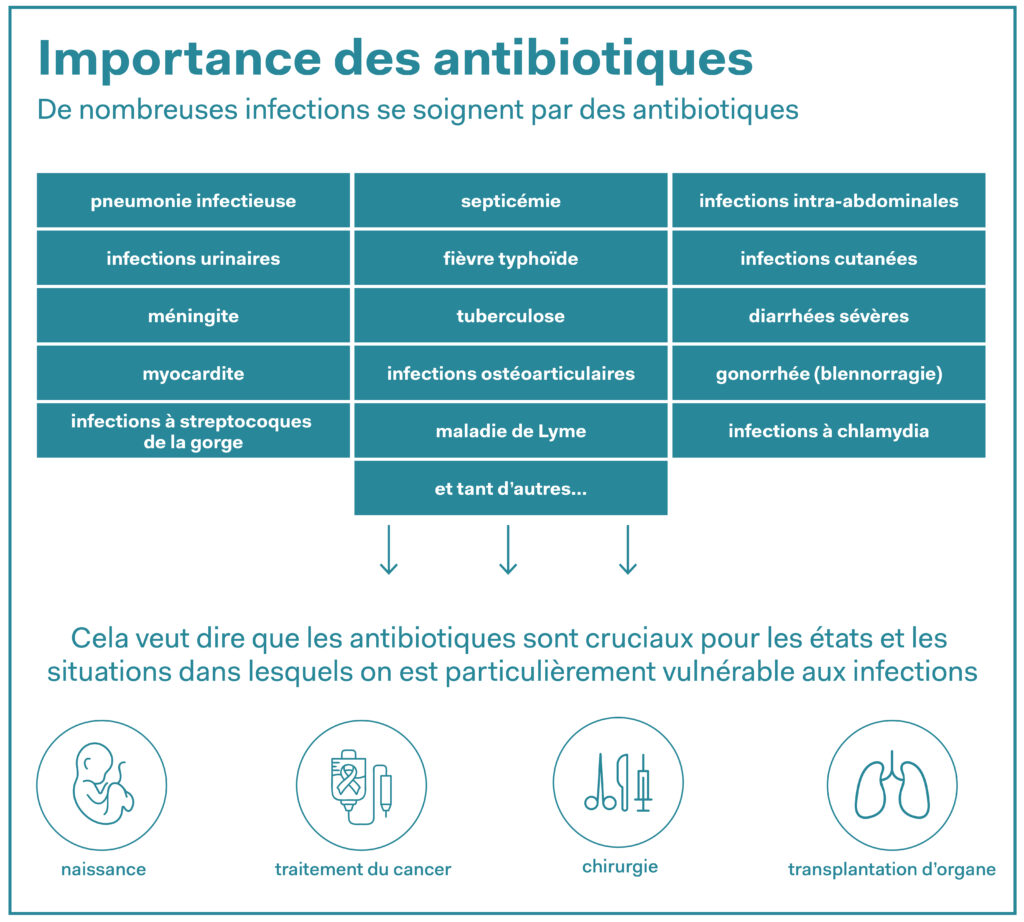
L’antibiorésistance ou résistance aux antibiotiques (parfois aussi appelée résistance aux antimicrobiens ou RAM) décrit l’immunité des bactéries contre les antibiotiques, principaux médicaments contre les infections, qui agissent soit en tuant les bactéries, soit en inhibant leur croissance. Largement répandues de nos jours, les résistances ont été causées par un usage excessif des antibiotiques chez l’être humain, les animaux et les végétaux et représentent un problème mondial pour la santé publique. D’après les estimations actuelles de l’OMS, en 2021, environ 4,71 millions de décès au monde étaient liés aux antibiorésistances.
Espoir en provenance des États-Unis: effet ciblé, intestin épargné
Une équipe de recherche de l’Université d’Illinois (États-Unis) a à présent découvert un nouvel antibiotique, la lolamycine. Cette nouvelle substance prometteuse a été testée avec succès contre des bactéries multirésistantes, tout d’abord dans des cultures cellulaires in vitro, puis seulement chez la souris pour éviter leur souffrances. La particularité de la lolamycine est qu’elle élimine les bactéries dangereuses tout en épargnant les bonnes bactéries intestinales (microbiome). Ceci est une innovation par rapport aux antibiotiques classiques qui, bien souvent, ne tuent pas seulement les bactéries nocives, mais aussi les bactéries intestinales utiles, ce qui peut perturber l’équilibre de l’organisme et avoir des conséquences à long terme pour la santé.

Source: WHO & OneHealthTrust
Haute efficacité confirmée
La lolamycine agit sur un système de transport spécifique aux bactéries et qui n’est pas identique dans les bactéries pathogènes et les «bonnes» bactéries intestinales. Ainsi, le médicament peut s’attaquer de manière ciblée aux seules bactéries nocives. Dans les essais précliniques, la lolamycine a été administrée à des souris qui étaient atteintes, soit d’une septicémie, soit d’une pneumonie, causées l’une comme l’autre par une bactérie résistante aux antibiotiques. Toutes les souris atteintes de septicémie et 70% des souris atteintes de pneumonie survécurent à l’expérience, des résultats remarquables. Mais ce n’est pas tout: la composition de la flore intestinale, donc les bonnes bactéries du système digestif, ne changea quasiment pas pendant le traitement, ni dans les 28 jours suivant.
D’abord en cultures cellulaires, puis seulement dans des modèles murins
La lolamycine n’a été utilisée dans des modèles animaux qu’après avoir été testée sur plus de 130 souches de bactéries multirésistantes dans des cultures cellulaires. Celles-ci sont une étape vers une recherche sans expérimentation animale: ces modèles in vitro permettent d’acquérir des connaissances importantes sur l’efficacité et la toxicité de nouvelles substances actives avant de les tester sur des modèles animaux. Les tests sur la souris (modèle murin) étaient la prochaine étape importante, car le microbiome de la souris, c’est-à-dire l’ensemble des bactéries intestinales, ressemble beaucoup à celui de l’être humain. Les observations faites sur la souris donnent donc des renseignements précieux pour des essais ultérieurs chez l’être humain.
La découverte de la lolamycine pourrait être une véritable percée dans la lutte contre les antibiorésistances. Cela montre qu’il est possible d’agir de manière ciblée contre les bactéries dangereuses sans détruire celles qui sont utiles. Ce médicament n’est pas encore autorisé pour l’être humain, il faut encore faire d’autres essais sur la sécurité, l’efficacité et l’éventuel développement de résistances. Mais les résultats permettent d’espérer disposer bientôt de nouveaux antibiotiques mieux tolérés, qui protègent efficacement notre santé en ces temps de multiplication des résistances.
Informations complémentaires:
- New antibiotic kills pathogenic bacteria, spares healthy gut microbes. By Diana Yates. University of Illinois Urbana-Champaign. May 29, 2024.
- Game-Changing Antibiotic Discovered That Spares ‘Good’ Bacteria. By Carly Cassella Health, 09 June 2024.
Dans la recherche biomédicale, l’expérimentation animale est souvent indispensable pour évaluer la sécurité et l’efficacité de nouveaux traitements. Elle permet d’observer les interactions complexes au sein d’un organisme vivant que les méthodes de substitution ne suffisent pas à reproduire. La recherche développe de plus en plus de méthodes de substitution comme les organoïdes pour réduire progressivement l’emploi d’animaux.
Quatrième épisode
Nouvelle approche de traitement d’une maladie de peau génétique grâce à des études sur la souris
Le nævus mélanocytaire congénital (NMC) est une maladie de peau rare, d’origine génétique, dans laquelle de larges grains de beauté (nævus) qui démangent, voire sont douloureux, peuvent couvrir jusqu’à 80 % de la surface de la peau (nævus géant) et évoluer en cancer de la peau, le mélanome. Contrairement à la plupart des grains de beauté qui apparaissent au cours de la vie, ceux-ci sont présents dès la naissance. Les possibilités de traitement étaient jusqu’à présent limitées : par des opérations complexes ou des traitements au laser, on peut enlever en partie les nævus, mais le risque de cancer reste quasiment inchangé. Des médicaments permettent en général uniquement de soulager les symptômes tels que démangeaisons, douleurs ou crampes.
Une petite fille de trois ans à l’origine d’un grand progrès
Ada, trois ans, adore la mer et la baignade, mais elle ne peut pas passer de temps à la plage en toute insouciance. Au contraire, la plus grande prudence est de rigueur, car le NMC couvre 70 % de sa peau et lui cause souvent des démangeaisons et des douleurs. Dans le cadre d’un projet de recherche sur de nouvelles possibilités de traitement, elle a donné des cellules de sa peau à l’Institut Francis Crick à Londres.
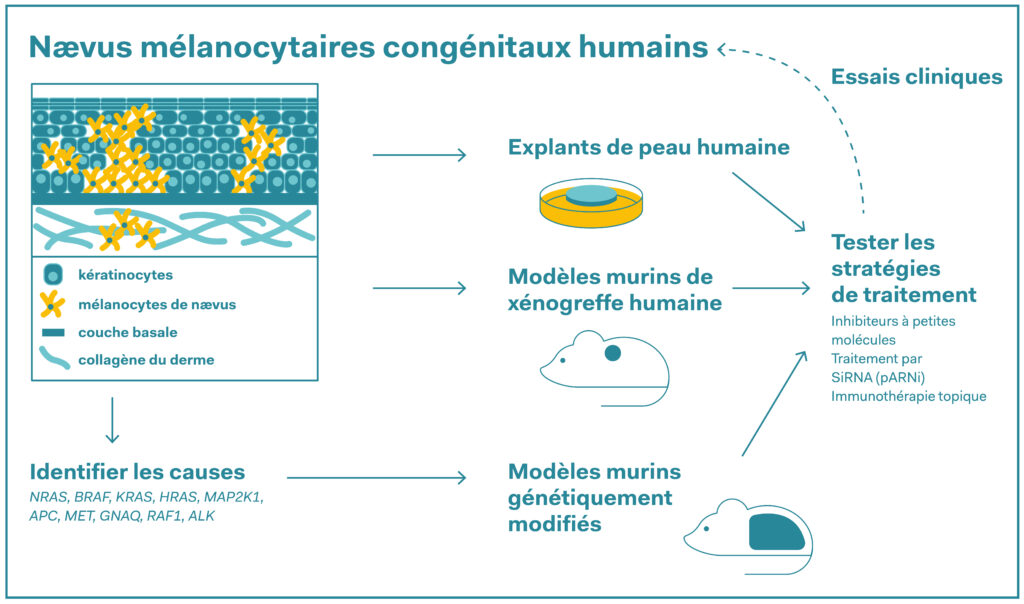
Stratégies de recherche préclinique pour tester le repositionnement de traitements pour lutter contre le nævus mélanocytaire congénital (NMC). Les causes connues de NMC, y compris les gènes présentant des mutations ou fusions définies, sont listées et toutes les stratégies de traitement suggérées sont incluses dans le schéma.
Source : Emerging Therapies for Congenital Melanocytic Nevi, 2025
Les scientifiques ont utilisé les cellules de la petite Ada pour tester une approche de traitement innovante : il s’agissait de désactiver le gène NRAS muté qui déclenche les nævus pathologiques. Lors de premières expériences en laboratoire, ils/elles sont parvenu-e-s à bloquer de manière ciblée l’activité du gène dans des cellules.
Les tests sur la souris donnent de l’espoir
L’étape suivante consistait à tester le traitement potentiel chez l’animal, étape indispensable pour vérifier l’efficacité et l’innocuité dans l’organisme vivant. Les chercheuses et chercheurs ont injecté le nouveau médicament à des souris atteintes de NMC. Au bout de 48 heures, un effet apparut déjà : le gène muté était bloqué, les nævus commençaient à diminuer.
La doctoresse Veronica Kinsler, médecin-adjointe et chercheuse à l’Institut Francis Crick et membre du groupe de recherche, se réjouit de ce résultat : le fait que les grains de beauté disparaissent et le succès de l’administration à la souris sont des étapes majeures dans la recherche sur le NMC et donnent de l’espoir aux personnes touchées et à leurs proches, souligne-t-elle. Il faut faire encore d’autres tests avant de pouvoir essayer ce traitement chez l’être humain, prévient-elle, mais l’étude sur la souris était une étape indispensable qui a permis de tirer des conclusions importantes sur l’effet et les risques de cette approche.
Nouvel espoir pour les personnes touchées et pour la recherche
Les parents d’Ada ne sont pas en reste : l’espoir que la maladie de leur fille puisse un jour se guérir et son risque de cancer de la peau diminuer considérablement est beaucoup plus que ce à quoi ils s’attendaient, témoignent-ils. « L’idée que ce traitement puisse être disponible d’ici quelques années est sensationnelle », renchérissent-ils.
En plus du progrès thérapeutique, ce projet traduit aussi la force de la recherche scientifique moderne : la combinaison de modèles cellulaires en laboratoire et d’expérimentation animale permet de nos jours de développer de nouveaux traitements de manière plus ciblée, plus rapide et plus sûre. Malgré les progrès accomplis dans les méthodes de substitution, cette étude souligne l’importance que continue de revêtir l’expérimentation animale pour franchir la dernière étape décisive d’application sûre chez l’être humain.
Sources :
- Researchers find potential of mole reversal therapy in rare condition. News an features; The Francis Crick Institute, 17 June 2024.
- RNA Therapy for Oncogenic NRAS-Driven Nevi Induces Apoptosis. Journal of Investigative Dermatology, Volum 145, Issue 1, P122-134, January 2025.
- Emerging Therapies for Congenital Melanocytic Nevi: Journal of Experimental Pathology, 2025 ;6 (1).
Dans la recherche biomédicale, l’expérimentation animale est souvent indispensable pour évaluer la sécurité et l’efficacité de nouveaux traitements. Elle permet d’observer les interactions complexes au sein d’un organisme vivant que les méthodes de substitution ne suffisent pas à reproduire. La recherche développe de plus en plus de méthodes de substitution comme les organoïdes pour réduire progressivement l’emploi d’animaux.




