Série sur le bien-être animal
Deuxième épisode
Progrès dans le traitement du diabète
Le diabète de type 1 est une maladie auto-immune: le système immunitaire se retourne contre l’organisme, ce qui empêche la production d’insuline, l’hormone qui régule le glucose dans le sang. Les personnes touchées doivent prendre de l’insuline synthétique pour rester en bonne santé. Comme le diabète de type 1 se déclare surtout dans l’enfance et l’adolescence, les besoins en médicaments faciles à prendre sont grands.
Insuline par voie orale
Actuellement, l’insuline est essentiellement administrée par injections, plus rarement sous forme à inhaler. Il n’a pas encore été possible de fabriquer de l’insuline sous forme de comprimés, car l’insuline est détruite dans le système digestif avant de pouvoir déployer son effet. À l’université de Sydney en Australie, une équipe de recherche a développé une forme d’insuline d’un nouveau genre : elle se compose d’infimes particules appelées nanoparticules. Celles-ci protègent l’insuline de l’acide gastrique que produit l’estomac et qui la détruirait, de sorte que l’insuline peut atteindre l’intestin et passer ensuite dans l’organisme.
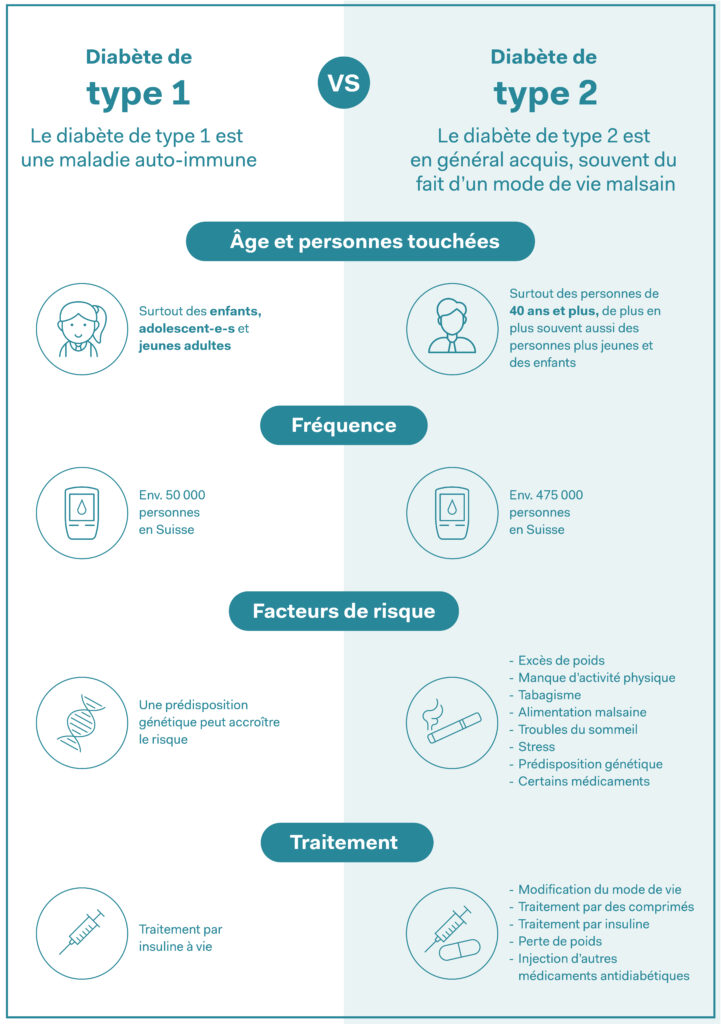
Source: AOK, diabetesuisse.ch, notre résumé
Des méthodes de substitution jouent un rôle important dans le développement
Cette nouvelle forme d’administration par voie orale a été testée, tant par des méthodes de substitution que dans des expériences sur animaux. Aux phases précoces de la recherche, les scientifiques ont utilisé des modèles in vitro, en particulier des tissus d’intestins humains, pour tester la capacité d’absorption des nanoparticules. Ces tests ont montré une amélioration significative de l’absorption de l’insuline par rapport aux insulines classiques. En complément, des organismes modèles de substitution comme le nématode Caenorhabditis elegans ont été utilisés pour étudier de plus près les effets. Cependant, pour évaluer en détail l’efficacité de la nouvelle forme d’insuline, il a fallu faire
d’autres expériences sur des animaux. L’équipe de recherche a effectué des expériences sur la souris et le singe pour examiner l’effet de baisse de la glycémie, le risque d’hypoglycémie et d’autres effets secondaires éventuels. Bilan: la glycémie des animaux a diminué comme souhaité et il n’y a pas eu d’effets secondaires néfastes. Ceci est un progrès considérable, car jusqu’à présent, on considérait comme quasiment impossible d’assurer l’efficacité de l’insuline sous forme de comprimés. Si cette efficacité se confirme dans d’autres études et chez l’être humain, des millions de personnes atteintes de diabète dans le monde entier pourraient un jour se passer des injections d’insuline qui ne sont pas sans poser des problèmes.
Un médicament qui empêche le diabète?
À la Johns Hopkins University de Baltimore (États-Unis), une équipe de recherche travaille sur une autre approche contre le diabète: il s’agit d’un médicament qui combat directement la cause du diabète de type 1. Les scientifiques ont développé ce que l’on appelle un anticorps monoclonal, une substance active qui reconnaît et influence de manière ciblée certaines cellules de l’organisme. Dans ce cas, l’anticorps se lie aux cellules bêta du pancréas, c’est-à-dire celles qui produisent l’insuline mais, dans le diabète de type 1, sont détruites par le système immunitaire. Ce nouveau médicament protège les cellules bêta de cette attaque. Là aussi, pour des raisons de sécurité, il n’a pas été possible de se passer d’expériences sur animaux pour tester l’efficacité du traitement. Elles ont eu lieu chez la souris, à haut risque de diabète de type 1. Or, il est apparu que les souris qui avaient reçu le médicament ne développaient pas la maladie et vivaient même plus vieilles que les animaux non traités.
Les tests sur l’animal, actuellement encore indispensables, nourrissent l’espoir de pouvoir un jour, grâce à cette substance, guérir le diabète, voire l’empêcher de se déclarer. Mais le développement du médicament n’est pas encore suffisant pour pouvoir le tester chez l’être humain. L’équipe de recherche travaille actuellement à une version «humanisée» de l’anticorps, c’est-à-dire une substance active spécialement conçue pour l’organisme humain.
Pourquoi les méthodes de substitution ne peuvent-elles pas (encore) remplacer entièrement l’expérimentation animale?
Les deux études montrent qu’en plus des méthodes de substitution, les expériences sur animaux restent à ce jour indispensables aux progrès médicaux. Elles aident à tester la sécurité et l’efficacité de nouveaux traitements avant de pouvoir les employer dans le système biologique complexe de l’être humain. Dans les deux cas, que ce soit le comprimé d’insuline ou l’anticorps, l’expérimentation animale a permis de recueillir des informations importantes qui ouvrent la voie à de nouvelles formes de traitement du diabète.
Informations complémentaires
- Nanotech opens door to future of insulin medication.The University of Sidney, 2 May 2024
- Oral nanotherapeutic formulation of insulin with reduced episodes of hypoglycaemia, Nature, 02 January 2024
- Experimental Type 1 Diabetes Drug Shelters Pancreas Cells from Immune System Attack, John Hopkins Medicine, 04/29/2024
- Cell-Surface ZnT8 Antibody Prevents and Reverses Autoimmune Diabetes in Mice, Diabetes Volume 73, Issue 5, May 2024
Dans la recherche biomédicale, l’expérimentation animale est souvent indispensable pour évaluer la sécurité et l’efficacité de nouveaux traitements. Elle permet d’observer les interactions complexes au sein d’un organisme vivant que les méthodes de substitution ne suffisent pas à reproduire. La recherche développe de plus en plus de méthodes de substitution comme les organoïdes pour réduire progressivement l’emploi d’animaux.